ņä£ļĪĀ
ņØ╝ļ░śņĀüņ£╝ļĪ£ Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ļź╝ ņ£äĒĢ┤ ņ╣┤ĒģīĒä░ļź╝ ņéĮņ×ģĒĢśļŖö Ļ▓ĮņÜ░ ņÜöņČö ļČĆņ£äņŚÉņä£ļ│┤ļŗż Ļ▓ĮņČö ļČĆņ£äņŚÉņä£ņØś ņ£äĒŚśļÅäĻ░Ć ļŹö ļåÆņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ņØ┤ļŖö ņ▓ÖņłśĻ░Ć ņÜöņČöļČĆņ£äņŚÉņä£ ļ¦łļ»Ė(cauda equine)ļź╝ ĒśĢņä▒ĒĢ©ņ£╝ļĪ£ ņØĖĒĢ┤ ļ░öļŖśņŚÉ ņØśĒĢ£ ņ▓ÖņłśņØś ņ¦üņĀæņĀüņØĖ ņåÉņāüņØś Ļ░ĆļŖźņä▒ņØ┤ ņÜöņČöļČĆņ£ä ņŗ£ņłĀņŗ£ ņĀüņØä ņłś ņ׳ĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. ĒĢśņ¦Ćļ¦ī ņØ┤ņÖĖņŚÉļÅä Ļ▓ĮņČö ļČĆņ£äņŚÉņä£ņØś ĒÖ®ņāē ņØĖļīĆ(ligament flavum) ļæÉĻ╗śĻ░Ć ņ¢ćĻ│Ā, ĒÖ®ņāēņØĖļīĆņØś Ļ▓░ņåÉ ļ░£ņāØļźĀņØ┤ ļåÆņ£╝ļ®░, ĒÖ®ņāēņØĖļīĆņŚÉņä£ Ļ▓Įļ¦ēļéŁĻ╣īņ¦ĆņØś Ļ▒░ļ”¼Ļ░Ć ņ¦¦ņØä ņłś ņ׳ņ£╝ļ»ĆļĪ£ ņŗ£ņłĀņ×ÉņŚÉĻ▓ī ĒĢ®ļ│æņ”Ø ļ░£ņāØņŚÉ ļīĆĒĢ£ ļČĆļŗ┤ņØ┤ Ēü┤ ņłś ņ׳ļŗż[1,2].
Ļ▓Įļ¦ēņÖĖ Ļ│ĄĻ░äņØä ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ņĀĆĒĢŁ ņåīņŗżļ▓ĢņØä ņé¼ņÜ®ĒĢĀ ļĢī ņŗżņĀ£ļĪ£ Ļ▓Įļ¦ēņÖĖ Ļ│ĄĻ░äņØ┤ ņĢäļŗī Ļ▓ĮņÜ░ņŚÉļÅä ņĀĆĒĢŁ ņåīņŗżņØ┤ ņ׳ņØä ņłś ņ׳Ļ│Ā, ņØ┤ļ¤░ Ļ▓ĮņÜ░ ņŗ£ņłĀņ×ÉņŚÉĻ▓ī Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ļź╝ ļŹöņÜ▒ ņ¢┤ļĀĄĻ▓ī ĒĢĀ ņłś ņ׳ļŗż. ĻĘĖļלņä£ Ēö╝ļČĆņŚÉņä£ ĒÖ®ņāēņØĖļīĆ ļśÉļŖö Ļ▓Įļ¦ēĻ╣īņ¦ĆņØś Ļ╣ŖņØ┤ļź╝ ņśłņĖĪĒĢĀ ņłś ņ׳ļŖö ļ░®ļ▓ĢļōżņØ┤ ņŚ░ĻĄ¼ļÉśņŚłĻ│Ā, ņĄ£ĻĘ╝ņŚÉļŖö ņ┤łņØīĒīīļź╝ ņØ┤ņÜ®ĒĢ£ ņśłņĖĪĻ░ÆņØ┤ Ļ▓Įļ¦ēņÖĖ Ļ│ĄĻ░äņØ┤ ņĢäļŗī Ļ▓ĮņÜ░ņØś ņĀĆĒĢŁ ņåīņŗżņØä ļ░░ņĀ£ĒĢśļŖö ļŹ░ ņ£ĀņÜ®Ē¢łļŗżĻ│Ā ĒĢśņśĆļŗż[3].
ĒĢśņ¦Ćļ¦ī ņ┤łņØīĒīīņØś ņé¼ņÜ®ņØĆ ņ¢┤ļŖÉ ņĀĢļÅä ņłÖļĀ©ņØ┤ ĒĢäņÜöĒĢśĻ│Ā, ņŗ£ņłĀņ×ÉņŚÉ ļö░ļØ╝ ņśłņĖĪņ╣śĻ░Ć ļŗ¼ļØ╝ņ¦ł ņłś ņ׳ļŗżļŖö ļŗ©ņĀÉņØ┤ ņ׳ļŗż. ļö░ļØ╝ņä£ ļ│Ė ņĀĆņ×ÉļŖö Ēö╝ļČĆņŚÉņä£ Ļ▓Įļ¦ēņÖĖĻ░ĢĻ╣īņ¦ĆņØś Ļ▒░ļ”¼ļź╝ ņśłņĖĪĒĢśĻĖ░ ņ£äĒĢ£ ļ░®ļ▓Ģņ£╝ļĪ£ ņŗ£ņłĀņ×ÉņØś ņłÖļĀ©ļÅäņŚÉ ļö░ļźĖ Ļ░£ņØĖņ░©Ļ░Ć ņĀüņ£╝ļ®┤ņä£ ņŗ£ņłĀĒĢĀ ļĢīņÖĆ Ļ░ÖņØĆ ņ×ÉņäĖņŚÉņä£ ņśłņĖĪĻ░ÆņØä ņĖĪņĀĢĒĢśĻĖ░ ņ£äĒĢ┤ Ļ▓ĮļČĆ ĻĄ┤Ļ│Ī ņŗ£ ņĖĪļ®┤ X-ray ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņŗżņĖĪĻ░ÆĻ│╝ ļ╣äĻĄÉĒĢ┤ ļ│┤ņĢśļŗż.
ļīĆņāü ļ░Å ļ░®ļ▓Ģ
ļ│Ė ņŚ░ĻĄ¼ļŖö ļ¦īņä▒ņŗĀļČĆņĀäņ£╝ļĪ£ Ēł¼ņäØ ņ╣śļŻīļź╝ ļ░øĻ│Ā ņ׳ļŖö ļ»ĖĻĄŁļ¦łņĘ©Ļ│╝ĒĢÖĒÜī ņŗĀņ▓┤ļō▒ĻĖē(ASA physical status) IIIņŚÉ ĒĢ┤ļŗ╣ĒĢśļŖö ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆĻ│Ā, ņłśņłĀ ņĀäļéĀ ņāüņÖäņØś ĒśłĻ┤Ć ņÜ░ĒÜīņłĀ ļśÉļŖö ļÅÖņĀĢļ¦źļŻ© ņłśņłĀņØä ņ£äĒĢ┤ Ļ▓ĮņČö Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ņŚÉ ļÅÖņØśĒĢ£ 20ņäĖ ņØ┤ņāüņØś ĒÖśņ×É 102ļ¬ģņØ┤ ĒĢ┤ļŗ╣ĒĢśņśĆļŗż. ĻĘĖļ”¼Ļ│Ā ņØ┤ņĀäņŚÉ ĒśłņĢĪņØæĻ│ĀņןņĢĀņØś Ļ│╝Ļ▒░ļĀź, ĒśłņåīĒīÉ ņłś 100,000/mm3 ņØ┤ĒĢś, ĒĢŁ ĒśłņåīĒīÉņĀ£ Ēł¼ņĢĮņżæņØĖ ĒÖśņ×É, Ļ▓ĮņČö ņČöĻ░äĒīÉ ĒāłņČ£ņ”ØņØä ĒżĒĢ©ĒĢ£ Ļ▓ĮņČöļČĆņ£äņØś ĻĖ░ņÖĢļĀźņØ┤ ņ׳ļŖö ĒÖśņ×É, ņłśņłĀ ņĀä ņŗ£Ē¢ēĒĢ£ ĒśłņĢĪ ņØæĻ│Ā Ļ▓Ćņé¼ņŚÉņä£ ļ╣äņĀĢņāüņØĖ ĒÖśņ×ÉļŖö ņĀ£ņÖĖĒĢśņśĆļŗż.
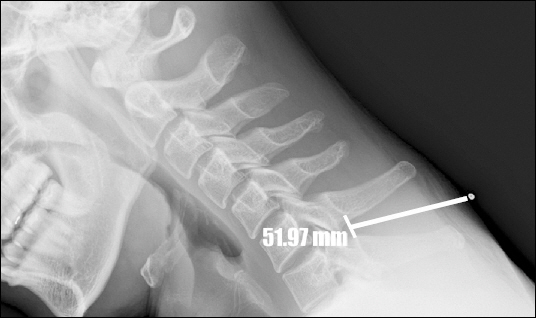
ļ│Ė ņŚ░ĻĄ¼ļŖö ļ│ĖņøÉņØś ņ×äņāüņ£żļ”¼ ņ£äņøÉĒÜīņØś ņŖ╣ņØĖņØä ļ░øņØĆ Ēøä ņłśņłĀ ņĀä ļ¬©ļōĀ ĒÖśņ×ÉņŚÉĻ▓ī ņŚ░ĻĄ¼ļ¬®ņĀüĻ│╝ ļ░®ļ▓ĢņŚÉ ļīĆĒĢ┤ ņäżļ¬ģ ļ░Å ļÅÖņØśļź╝ ļ░øĻ│Ā ņŚ░ĻĄ¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ļ¬©ļōĀ ĒÖśņ×ÉļŖö ņłśņłĀ ļŗ╣ņØ╝ Ēś╣ņØĆ ņłśņłĀ ņĀäļéĀ Ļ▓ĮļČĆ ĻĄ┤Ļ│Ī ņ×ÉņäĖņŚÉņä£ ņĖĪļ®┤ Ļ▓ĮņČö X-rayļź╝ ņ┤¼ņśüĒĢśņśĆļŗż. ņØ┤ļĢī Ļ▓ĮņČö Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ļź╝ ņŗ£Ē¢ēĒĢĀ ļĢīņÖĆ Ļ░ÖņØĆ ņ×ÉņäĖņØĖ Ļ▓ĮļČĆ ĻĄ┤Ļ│Ī ņāüĒā£ņŚÉņä£ C6-T1 ņé¼ņØ┤ļĪ£ ņśłņĖĪļÉśĻ│Ā Ļ░Ćņן ņל ņ┤ēņ¦ĆļÉśļŖö ĻĘ╣ļÅīĻĖ░ ņé¼ņØ┤ Ļ│ĄĻ░ä(interspinous space)ņØä ļ░öļŖś ņéĮņ×ģ ņśłņĖĪ ļČĆņ£äļĪ£ ņĀĢĒĢśĻ│Ā Ēö╝ļČĆņŚÉ Ļ▓ĆņĀĢņāē ĒÄ£ņ£╝ļĪ£ 1 cm ņĀĢļÅäņØś Ļ░ĆļĪ£ņäĀņØä ĻĖŗĻ│Ā ĻĘĖ ņ£äņŚÉ ņ¦Ćļ”ä 1 mm, ĻĖĖņØ┤ 1 cm ņĀĢļÅäņØś ļ░®ņé¼ņäĀ ļČłĒł¼Ļ│╝ņä▒ņØś ņ▓Āņŗ¼ņØä Ļ░ĆļĪ£ļĪ£ ļČĆņ░®ņŗ£Ēé© Ēøä, Ļ░ÖņØĆ ļ░®ļ▓Ģņ£╝ļĪ£ ņČöĻ░ĆļĪ£ 1-2Ļ││ņŚÉ ļŹö Ēæ£ņŗØņØä ĒĢśĻ│Ā X-rayļź╝ ņ┤¼ņśüĒĢśņśĆļŗż. ĻĘĖļ”¼Ļ│Ā ņ┤¼ņśüĒĢ£ X-ray ņśüņāüņØä ņØ┤ņÜ®ĒĢśņŚ¼ Ēö╝ļČĆņŚÉņä£ Ļ▓Įļ¦ēņÖĖ Ļ│ĄĻ░äĻ╣īņ¦ĆņØś Ļ▒░ļ”¼ņŚÉ ļīĆĒĢ£ ņśłņĖĪĻ░ÆņØä ļ¦łņĘ©ĒåĄņ”ØņØśĒĢÖĻ│╝ ņĀäļ¼ĖņØś 1ņØĖņØ┤ ņĖĪņĀĢĒĢśņśĆļŗż. ņ▓Āņŗ¼ņØä Ļ░ĆļĪ£ļĪ£ ļČĆņ░® Ēøä ņ┤¼ņśüĒĢśņśĆĻĖ░ ļĢīļ¼ĖņŚÉ ņĖĪļ®┤ ņśüņāüņŚÉņä£ ņ▓Āņŗ¼ņØĆ ņĀÉņ£╝ļĪ£ Ēæ£ĻĖ░ļÉśļŖöļŹ░ ņØ┤ ņĀÉņØ┤ Ēö╝ļČĆņŚÉ ļ¦×ļŗ┐ņØĆ ļČĆļČäņŚÉņä£ ĻĘ╣ļÅīĻĖ░ ņé¼ņØ┤ Ļ│ĄĻ░äņØś ĻĘ╣ļÅīĻ░Ćņ¦ĆļØ╝ņØĖ(spinolaminar line)ņŚÉņä£ ĻĘ╣ļÅīĻĖ░ ņé¼ņØ┤ņØś ņżæĻ░äņ¦ĆņĀÉĻ╣īņ¦Ć Ļ▒░ļ”¼ļź╝ ņØśļŻīņśüņāü ņĀĆņן ņĀäņåĪ ņŗ£ņŖżĒģ£(picture archiving and communication system, PACS)ņŚÉņä£ ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░ 1 mm ļŗ©ņ£äĻ╣īņ¦Ć ĻĖ░ļĪØĒĢśņśĆļŗż(Fig. 1). ņłśņłĀņŗżņŚÉ ĒÖśņ×ÉĻ░Ć ļÅäņ░®ĒĢ£ Ēøä ņŗ£ņłĀņ×ÉĻ░Ć ņśłņĖĪĻ░ÆņØä ņĢäļŖö ņāüĒā£ņŚÉņä£ ĒÖśņ×Éļź╝ ņóīņ£äļĪ£ ņ£äņ╣śņŗ£ĒéżĻ│Ā Ļ▓ĮļČĆ ĻĄ┤Ļ│Ī Ēøä Ļ▓ĮņČö Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ļź╝ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░, ņŗ£ņłĀ ļČĆņ£ä ņåīļÅģ Ēøä ļ»Ėļ”¼ Ēæ£ĻĖ░ĒĢ£ Ļ▓ĆņĀĢņāē Ļ░ĆļĪ£ņäĀ ņ£äņ╣śņŚÉņä£ 1% lidocaine 2 mlļĪ£ Ēö╝ļČĆļ¦łņĘ© Ēøä 18 gauge Tuohy ļ░öļŖśņØä ņĀĢņżæļ▓Ģņ£╝ļĪ£ ņéĮņ×ģĒĢśņśĆļŗż.
Fig.┬Ā1
X-ray-measured depth of skin to midpoint of interlaminar space on posterior cervical line (spinolaminar line).
Ļ▓Įļ¦ēņÖĖ Ļ│ĄĻ░äņØä ĒÖĢņØĖĒĢśļŖö ļ░®ļ▓ĢņØĆ ņ£Āļ”¼ļĪ£ ļÉ£ ņŻ╝ņé¼ĻĖ░ļĪ£ Ļ│ĄĻĖ░ļź╝ ņØ┤ņÜ®ĒĢ£ ņĀĆĒĢŁ ņåīņŗżļ▓ĢņØä ņé¼ņÜ®ĒĢśņśĆĻ│Ā, ņĀĆĒĢŁ ņåīņŗżļ▓Ģņ£╝ļĪ£ ĒÖĢņŗĀĒĢśņ¦Ć ļ¬╗ĒĢśņŚ¼ ņ¦äĒ¢ēņŚÉ ņ¢┤ļĀżņøĆņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ļŖö ņČöĻ░ĆļĪ£ ņłśņĢĪ ņŻ╝ņ×ģļ▓ĢņØä ņØ┤ņÜ®ĒĢśņśĆĻ│Ā ņØ┤ļź╝ ĻĖ░ļĪØĒĢśņśĆļŗż[4]. Ļ▓Įļ¦ēņÖĖ Ļ│ĄĻ░äņØ┤ļØ╝Ļ│Ā ĒīÉļŗ©ĒĢ£ Ļ▓ĮņÜ░ ņ╣┤ĒģīĒä░ļź╝ ņéĮņ×ģĒĢśĻĖ░ ņĀäņŚÉ ņŗżņĖĪĻ░ÆņØä ņĖĪņĀĢĒĢśņśĆļŗż. ņŗżņĀ£ļĪ£ ņéĮņ×ģļÉ£ ļ░öļŖśņØś Ļ╣ŖņØ┤ļŖö ņéĮņ×ģļÉśņ¦Ć ņĢŖņØĆ ļČĆļČäņØś ĻĖĖņØ┤ļź╝ ņ×ÉļĪ£ ņĖĪņĀĢĒĢśņŚ¼ ņØ┤ļź╝ ņĀäņ▓┤ ļ░öļŖś ĻĖĖņØ┤ņŚÉņä£ ļ║Ć Ļ░Æņ£╝ļĪ£ ĻĄ¼Ē¢łņ£╝ļ®░ 1 mm ļŗ©ņ£äļĪ£ ĻĖ░ļĪØĒĢśņśĆļŗż. ĻĘĖļ”¼Ļ│Ā Tuohy ļ░öļŖśņØä ņÖäņĀäĒ׳ ļ╣╝ņä£ ļŗżņŗ£ ņéĮņ×ģĒĢśļŖö Ļ▓ĮņÜ░ļź╝ ņŗ£ļÅäĒܤņłśļĪ£ ĻĖ░ļĪØĒĢśņśĆļŗż. ņŗ£ņłĀņØĆ 2ļģäņ░© ņØ┤ņāüņØś ņĀäĻ│ĄņØśņÖĆ ņĀäļ¼ĖņØśņŚÉ ņØśĒĢ┤ņä£ ņŗ£Ē¢ēļÉśņŚłņ£╝ļ®░ Ļ▓ĮĒŚś ļ¦ÄņØĆ ņĀäļ¼ĖņØśņØś Ļ░ÉļÅģĒĢśņŚÉ ņŗ£Ē¢ēļÉśņŚłļŗż. Ļ▓Įļ¦ēņÖĖ Ļ│ĄĻ░äņØś ņĄ£ņóģ ĒÖĢņØĖņØĆ ņéĮņ×ģļÉ£ ņ╣┤ĒģīĒä░ļĪ£ 0.45% ropivacaine 12-15 ml ņŻ╝ņ×ģ Ēøä ņłśņłĀņĀü ņĀłĻ░£Ļ░Ć Ļ░ĆļŖźĒĢĀ Ļ▓ĮņÜ░ļĪ£ ĒīÉļŗ©ĒĢśņśĆļŗż.
Ēæ£ļ│Ė ņłśļŖö ņĢ×ņäĀ ņŚ░ĻĄ¼ņØś[3] CCC (concordance correlation coefficient) = 0.8285 (0.6814-0.9113)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Ļ▓ĆņĀĢļĀź 0.9, ņ£ĀņØśņłśņżĆ 0.05ļĪ£ PASS version 12ļź╝ ņé¼ņÜ®ĒĢśņŚ¼ 72ļ¬ģņØä ņé░ņČ£ĒĢśņśĆņ£╝ļéś ņĀĆņ×ÉņØś ņé¼ņĀäņŚ░ĻĄ¼ņŚÉņä£ C7-T1 ļČĆņ£ä ņØ┤ĒĢśņØś ĻĘ╣ļÅīĻ░Ćņ¦ĆļØ╝ņØĖ(spinolaminar line)ņØ┤ ļ¬ģĒÖĢĒĢśĻ▓ī ļ│┤ņØ┤ņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░Ļ░Ć 20%ņśĆĻ│Ā, ĒāłļØĮļźĀ 10%ļź╝ ņČöĻ░Ć ņĀüņÜ®ĒĢśņŚ¼ ņ┤Ø 102ļ¬ģņØä ļīĆņāüņ£╝ļĪ£ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢśņśĆļŗż. ņśłņĖĪĻ░ÆĻ│╝ ņŗżņĖĪĻ░ÆņØś ņØ╝ņ╣śļÅäņŚÉ Ļ┤ĆĒĢ£ ļČäņäØņ£╝ļĪ£ CCCļź╝ ĻĄ¼ĒĢśņśĆĻ│Ā, ņĖĪņĀĢĻ░ÆļōżņØś ņ░©ņØ┤ņØś ņĀĢļÅäņŚÉ ļīĆĒĢ┤ņä£ļŖö Bland-Altman ņĀĢļ░ĆļÅä ļČäņäØņØä ņØ┤ņÜ®ĒĢśņśĆļŗż. ĒåĄĻ│äņĀü ļČäņäØņØĆ R version 3.3.1 epiR packagesņÖĆ SPSS 14.0ņØä ņé¼ņÜ®ĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
ņ▓śņØī ņäĀņĀĢļÉ£ 102ļ¬ģņØś ĒÖśņ×É ņżæ ņ╣┤ĒģīĒä░ ņéĮņ×ģ Ēøä Ļ▓Įļ¦ēņÖĖĻ░Ģņ£╝ļĪ£ ĻĄŁņåīļ¦łņĘ©ņĀ£ļź╝ Ēł¼ņŚ¼ĒĢśĻĖ░ ņĀäņŚÉ ĒśłņĢĪņØ┤ ĒØĪņØĖļÉśņ¢┤ ĻĄŁņåīļ¦łņĘ©ņĀ£ļź╝ Ēł¼ņŚ¼ĒĢśņ¦Ć ļ¬╗ĒĢ£ Ļ▓ĮņÜ░ 1ļ¬ģ, ņ▓Āņŗ¼ņ£╝ļĪ£ Ēæ£ĻĖ░ĒĢ£ ļČĆņ£äļ│┤ļŗż ĻĘ╣ļÅīĻĖ░ ņé¼ņØ┤Ļ│ĄĻ░äņØ┤ ļŹö ņל ņ┤ēņ¦ĆļÉśļŖö ļŗżļźĖ Ļ││ņŚÉņä£ ņŗ£ņłĀņØä Ē¢ēĒĢ£ Ļ▓ĮņÜ░ 2ļ¬ģ, X-rayņŚÉņä£ ņśłņĖĪĻ░Æ ņĖĪņĀĢ ņŗ£ņŚÉ ĻĘ╣ļÅīĻ░Ćņ¦ĆļØ╝ņØĖ(spinolaminar line)ņØ┤ ļ¬ģĒÖĢĒĢśĻ▓ī ļ│┤ņØ┤ņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ 13ļ¬ģ, ņłśņłĀļ░®ļ▓ĢņØś ļ│ĆĻ▓Įņ£╝ļĪ£ ņłśņłĀ ļŗ╣ņØ╝ ņ¦æļÅäņØśĻ░Ć ņÜöņ▓ŁĒĢśņŚ¼ ņĀäņŗĀļ¦łņĘ©ļź╝ ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ 2ļ¬ģ ļō▒ņØä ņĀ£ņÖĖĒĢ£ ņ┤Ø 84ļ¬ģņØś ĒÖśņ×ÉņŚÉ ļīĆĒĢ£ ļČäņäØņØä ņŗ£Ē¢ēĒĢśņśĆļŗż.
84ļ¬ģņØĆ ļ¬©ļæÉ Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ļĪ£ ņłśņłĀņØä ņŗ£ņ×æĒĢĀ ņłś ņ׳ņŚłņØīņØä ĒÖĢņØĖĒĢśņśĆĻ│Ā, ņØ┤Ēøä ņĀäĻĖ░ņåīņ×æĻĖ░ ņé¼ņÜ®ņ£╝ļĪ£ ņØĖĒĢ£ ĒåĄņ”Ø ļ░£ņāØņŗ£ ņ¦äņĀĢĻ│╝ Ļ░ÖņØĆ ņĀüņĀłĒĢ£ ņĪ░ņ╣śļź╝ ņĘ©ĒĢśņśĆļŗż. ļ░öļŖś ņéĮņ×ģļČĆņ£äļŖö C6-7ņŚÉņä£ 37ļ¬ģ C7-T1ņŚÉņä£ 47ļ¬ģ ņŗ£Ē¢ēļÉśņŚłļŗż. ņŗ£ņłĀņŗ£ņŚÉ ņĀĆĒĢŁ ņåīņŗżņØ┤ ĒÖĢņŗżĒĢśņ¦Ć ņĢŖņĢä ņłśņĢĪ ņŻ╝ņ×ģļ▓ĢņØä ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░Ļ░Ć 12ļ¬ģņØ┤ņŚłĻ│Ā, ņŗ£ļÅä ĒܤņłśļŖö Ļ░üĻ░ü 1ĒÜī 72ļ¬ģ, 2ĒÜī 6ļ¬ģ, 3ĒÜī 6ļ¬ģņØ┤ņŚłļŗż. Ēö╝ļČĆņŚÉņä£ Ļ▓Įļ¦ēņÖĖĻ░ĢĻ╣īņ¦ĆņØś ņśłņĖĪĻ░Æ ĒÅēĻĘĀņØĆ 5.22 ┬▒ 0.75 cmņØ┤Ļ│Ā ņŗżņĖĪĻ░Æ ĒÅēĻĘĀņØĆ 5.15 ┬▒ 0.81 cmļĪ£ ņĖĪņĀĢļÉśņŚłņ£╝ļ®░ ņŗżņĖĪļÉ£ Ļ╣ŖņØ┤ņØś ņĄ£Ļ│Āņ╣śļŖö 8 cmņØ┤ņŚłĻ│Ā ņØ┤ļĢī ņśłņĖĪĻ░ÆņØĆ ņŚŁņŗ£ ņĄ£Ļ│Āņ╣śņØĖ 7.5 cmņØ┤ņŚłļŗż(Table 1).
Table┬Ā1
Characteristics of the Patients
ņØ╝ņ╣śļÅä ĒÅēĻ░Ćļź╝ ņ£äĒĢ£ CCCļŖö 0.925ļĪ£ Ļ│äņé░ļÉśņŚłĻ│Ā ņĀĢļ░ĆļÅä(precision)ļŖö 0.934, ņĀĢĒÖĢļÅä(accuracy)ļŖö 0.993ņ£╝ļĪ£ Ļ│äņé░ļÉśņŚłļŗż(Table 2). ņśłņĖĪĻ░ÆĻ│╝ ņŗżņĖĪĻ░ÆņØś ņśżņ░©ļŖö ņĄ£ļīĆ 8 mmļĪ£ ņĖĪņĀĢļÉśņŚłĻ│Ā Bland-Altman ņĀĢļ░ĆļÅä ļČäņäØņŚÉņä£ ĒÅēĻĘĀņ░©ņØ┤ļŖö 0.06 ┬▒ 0.56 cmļĪ£ Ļ│äņé░ļÉśņŚłļŗż(Fig. 2).
Ļ│Āņ░░
ļ│ĖņøÉņŚÉņä£ ņŗ£Ē¢ēĒĢśļŖö ņāüņÖäņØś ĒśłĻ┤Ć ņÜ░ĒÜīņłĀ ļśÉļŖö ļÅÖņĀĢļ¦źļŻ© ņłśņłĀņØś Ļ▓ĮņÜ░ņŚÉļŖö ņ×Éņ¬ĮĒö╝ļČĆņĀĢļ¦ź(basilic vein) ļśÉļŖö Ļ▓©ļō£ļ×æņĀĢļ¦ź(axillary vein)ņØä ņØ┤ņÜ®ĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ ĒīöņŗĀĻ▓Įņ¢╝ĻĖ░ņ░©ļŗ©(brachial plexus block)ļ¦īņ£╝ļĪ£ļŖö Ļ▓©ļō£ļ×æ ļČĆņ£äņØś ĒåĄņ”Øņ£╝ļĪ£ ņØĖĒĢ┤ ņłśņłĀ ņ¦äĒ¢ēņØ┤ ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢä ļīĆļČĆļČä ņĀäņŗĀļ¦łņĘ© ļśÉļŖö Ļ▓ĮņČö Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ļź╝ ņŗ£Ē¢ēĒĢśĻ│Ā ņ׳ļŗż. ĒŖ╣Ē׳ Ļ▓ĮņČö Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ļŖö ņĀäņŗĀļ¦łņĘ©ņÖĆ ļ╣äĻĄÉĒĢĀ ļĢī ņłśņłĀ Ēøä ĒåĄņ”ØĻ│╝ ņśżņŗ¼, ĻĄ¼ĒåĀņØś Ļ░Éņåī ļ░Å ļ¦łņĘ©ļ╣äņÜ®ņØś Ļ░ÉņåīĒÜ©Ļ│╝Ļ░Ć ņ׳ļŗżĻ│Ā ĒīÉļŗ©ļÉśņ¢┤ ņĀĆņ×ÉļŖö ņČ£Ēśłņä▒ Ļ▓ĮĒ¢źņØ┤ ņŚåņ£╝ļ®┤ņä£ ņŗ¼ĒÅÉĻĖ░ļŖź ņĀĆĒĢśĻ░Ć ņŗ¼ĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ņŚÉļŖö Ļ▓ĮņČö Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ļź╝ ņŗ£Ē¢ēĒĢśĻ│Ā ņ׳ļŗż[5,6].
Ēö╝ļČĆņŚÉņä£ Ļ▓Įļ¦ēņÖĖĻ░ĢĻ╣īņ¦ĆņØś Ļ▒░ļ”¼ļź╝ ņśłņĖĪĒĢśļŖö ļ░®ļ▓Ģ ņżæ Ļ░Ćņן Ļ░äļŗ©ĒĢśĻ▓īļŖö ĒÖśņ×ÉņØś Ēéż, ļ¬Ėļ¼┤Ļ▓īļź╝ ņĖĪņĀĢĒĢśņŚ¼ ņØ┤ļōżņØä ņØ┤ņÜ®ĒĢ£ ņŗĀņ▓┤ņĖĪņĀĢ ņ¦Ćņłś(ņ▓┤ņżæ/ņŗĀņןņØś ļ╣ä, ņ▓┤ņ¦łļ¤ēņ¦Ćņłś ļō▒)ņÖĆ Ļ▓Įļ¦ēņÖĖĻ░ĢņØś Ļ╣ŖņØ┤ņŚÉ ļīĆĒĢ£ ĒÜīĻĘĆļ░®ņĀĢņŗØņØä ņØ┤ņÜ®ĒĢśļŖö ļ░®ļ▓ĢņØ┤ ņ׳ļŗż[7]. ļśÉĒĢ£, ĒØēņČö ļČĆņ£äņØś Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ņŗ£ ļ░öļŖśņŚÉ ņØśĒĢ£ ņ▓ÖņłśņØś ņ¦üņĀæņĀüņØĖ ņåÉņāüĻ│╝ Ļ░ÖņØĆ ĒĢ®ļ│æņ”ØņØä ņżäņØ┤ĻĖ░ ņ£äĒĢ┤, ņłśņłĀ ņĀä ņ¦łĒÖśņØś ņ¦äļŗ©ņØä ņ£äĒĢ£ ņ╗┤Ēō©Ēä░ ļŗ©ņĖĄ ņ┤¼ņśü(computed tomography, CT)ņØä ļ»Ėļ”¼ ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ ņØ┤ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Ļ▓Įļ¦ēņÖĖĻ░ĢĻ╣īņ¦ĆņØś Ļ╣ŖņØ┤ļź╝ ņŗ£ņłĀ ņĀäņŚÉ ņśłņĖĪĒĢĀ ņłś ņ׳ļŖö ļ░®ļ▓ĢļōżļÅä ņåīĻ░£ļÉ£ ļ░ö ņ׳ļŗż[8,9]. ņØ┤ļŖö ņČöĻ░ĆņĀüņØĖ Ļ▓Ćņé¼ ņŚåņØ┤ ņ¦äļŗ©ņØä ņ£äĒĢ┤ ļ»Ėļ”¼ ņ┤¼ņśüļÉ£ ņśüņāüņ£╝ļĪ£ ņśłņĖĪĻ░ÆņØä Ļ░äĒÄĖĒĢśĻ▓ī ĻĄ¼ĒĢĀ ņłś ņ׳ļŖö ņןņĀÉņØ┤ ņ׳ļŗżĻ│Ā ņāØĻ░üļÉ£ļŗż. ĻĘĖļ”¼Ļ│Ā ņĄ£ĻĘ╝ņŚÉļŖö ļ»Ėļ”¼ ņ¦äļŗ©ņØä ņ£äĒĢ┤ ņ┤¼ņśüļÉ£ ņśüņāüņØ┤ ņŚåļŹöļØ╝ļÅä ņŗ£ņłĀ ņĀä ņ┤łņØīĒīīļź╝ ĒåĄĒĢ£ Ļ▓Įļ¦ēņÖĖĻ░ĢĻ╣īņ¦ĆņØś Ļ╣ŖņØ┤ļź╝ ņśłņĖĪĒĢ£ ļ░®ļ▓ĢļōżņØ┤ ĒØēņČöļ┐É ņĢäļŗłļØ╝ Ļ▓ĮņČö ļČĆņ£ä ņŗ£ņłĀņŗ£ņŚÉļÅä ņ£ĀņÜ®ĒĢśļŗżĻ│Ā ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[3,10-12].
ĒĢśņ¦Ćļ¦ī, Avramescu ļō▒[13]ņØĆ ĒØēņČöļČĆņ£äņØś ņĀĢņżæņ£äņ╣śņŚÉņä£ ņ┤łņØīĒīīļĪ£ Ļ░ĆļĪ£ļ®┤ Ļ▓Ćņé¼ĒĢśņśĆņØä ļĢī Ļ│Āņ£ä ĒØēņČö ļČĆņ£äļĪ£ Ļ░łņłśļĪØ ĒÖ®ņāēņØĖļīĆ, Ļ▓Įļ¦ē ļō▒ņØä ņĀĢĒÖĢĒ׳ Ļ┤Ćņ░░ĒĢśĻĖ░Ļ░Ć ņ¢┤ļĀĄļŗżĻ│Ā ĒĢśņśĆĻ│Ā ĒŖ╣Ē׳ T1-2 ļČĆņ£äņŚÉņä£ļŖö ņĀĢĒÖĢĒĢ£ ĻĄ¼ļČäņØä ĒĢ£ ļ¬ģļÅä ĒĢĀ ņłś ņŚåņŚłļŗżĻ│Ā ĒĢśņśĆļŗż. ĻĘĖļ”¼Ļ│Ā, Aldrete ļō▒[14]ņØĆ MRIļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Ēö╝ļČĆņŚÉņä£ Ļ▓Įļ¦ēĻ╣īņ¦ĆņØś Ļ▒░ļ”¼ļź╝ ņĖĪņĀĢĒĢśņśĆņØä ļĢī C6-T1 ļČĆņ£äĻ░Ć T1-3 ļČĆņ£äļ│┤ļŗż Ļ╣ŖļŗżĻ│Ā ĒĢśņśĆļŗż. ļö░ļØ╝ņä£ ņĀĆņ×ÉļŖö Ļ▓ĮņČö Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ļź╝ ņ£äĒĢ┤ņä£ C6-T1 ļČĆņ£äņŚÉņä£ ņ┤łņØīĒīīļź╝ ņØ┤ņÜ®ĒĢ£ ņśłņĖĪĻ░ÆņØä ĻĄ¼ĒĢĀ ļĢī Ļ▓Ćņé¼ņ×ÉņØś ņłÖļĀ©ļÅäņŚÉ ļö░ļØ╝ņä£ ņĀĢĒÖĢĒĢ£ Ļ╣ŖņØ┤ ņĖĪņĀĢņØ┤ ņ¢┤ļĀżņÜĖ ņłś ņ׳ļŗżĻ│Ā ņāØĻ░üļÉśņ¢┤ ņóĆ ļŹö ņ¦üĻ┤ĆņĀüņØ┤ļ®┤ņä£ Ļ▓Ćņé¼ņ×ÉņŚÉ ļö░ļźĖ ļ│ĆņłśĻ░Ć ņĀüņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśļŖö ļ│Ė ņŚ░ĻĄ¼ļ░®ļ▓ĢņØä Ļ│äĒÜŹĒĢśĻ▓ī ļÉśņŚłļŗż.
ļ│Ė ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņŚÉņä£ CCCļŖö 0.925ļĪ£ Ļ▓ĮņČöņŚÉņä£ ņØ┤ņĀäņŚÉ ņ┤łņØīĒīīļĪ£ ņśłņĖĪĻ░ÆņØä ĻĄ¼Ē¢łļŹś ļŗżļźĖ ņŚ░ĻĄ¼ņÖĆ ļ╣äĻĄÉĒ¢łņØä ļĢī ļ╣äņŖĘĒĢ£ Ļ▓░Ļ│╝ļź╝ ļ│┤ņØ┤Ļ│Ā ņ׳ļŗż. Kim ļō▒[10]ņØĆ ņ┤łņØīĒīīļĪ£ Ļ░ĆļĪ£ļ®┤ Ļ▓Ćņé¼ ņŗ£ 50ļ¬ģņØś ĒÖśņ×ÉņŚÉņä£ C6-7 ļČĆņ£äļĪ£ ņśłņāüļÉśļŖö Ļ││ņØś ņśłņĖĪĻ░ÆņØä ļ¬©ļæÉ ĻĄ¼ĒĢĀ ņłś ņ׳ņŚłĻ│Ā CCCļŖö 0.9272 ņśĆļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ņŗ£ņłĀ ņŗ£ ĻĘ╣ļÅīĻĖ░ ņé¼ņØ┤ Ļ│ĄĻ░äņØ┤ Ļ░Ćņן ņל ņ┤ēņ¦ĆļÉśļŖö ļČĆņ£äņŚÉ ņŗ£Ē¢ēņØä ĒĢśņśĆņ£╝ļéś 13ļ¬ģņŚÉņä£ C7-T1 ņØ┤ĒĢśņØś ĻĘ╣ļÅīĻ░Ćņ¦ĆļØ╝ņØĖ(spinolaminar line)ņØ┤ ņĀĢĒÖĢĒ׳ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢä ņśłņĖĪĻ░ÆņØä ĻĄ¼ĒĢĀ ņłśĻ░Ć ņŚåņŚłļŗż. ĒĢśņ¦Ćļ¦ī ņØ╝ļ░śņĀüņ£╝ļĪ£ Ļ▓ĮņČö ņĖĪļ®┤ X-ray ņśüņāüņŚÉņä£ ĻĘ╣ļÅīĻ░Ćņ¦ĆļØ╝ņØĖņØĆ ņĢäļלņ¬Įņ£╝ļĪ£ ļé┤ļĀżĻ░łņłśļĪØ ņ¢┤Ļ╣©ļČĆņ£ä ņØīņśüĻ│╝ Ļ▓╣ņ│ÉņĀĖ Ļ┤Ćņ░░ņØ┤ ņ¢┤ļĀżņøīņ¦Ćļ»ĆļĪ£ ņŗ£ņłĀņØä C6-7 ļČĆņ£äņŚÉņä£ ĒĢ£ļŗżļ®┤ ļīĆļČĆļČä X-rayļĪ£ ņśłņĖĪĻ░ÆņØä ĻĄ¼ĒĢĀ ņłś ņ׳ņŚłņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņŗżņĖĪĻ░ÆĻ│╝ ņśłņĖĪĻ░ÆņØś ņ░©ņØ┤ļŖö ņĄ£ļīĆ 8 mm ņĀĢļÅä ņśĆļŖöļŹ░ ņØ┤ļĀćĻ▓ī ņśżņ░©Ļ░Ć ņ╗żņ¦ł ņłś ņ׳ļŖö ņØ┤ņ£ĀļŖö ļ░öļŖśņØś ņ¦äņ×ģ Ļ░üļÅäņŚÉ ņØśĒĢ£ ņśüĒ¢źņØ┤ Ļ░Ćņן Ēü┤ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśĻ│Ā ņØ┤ņÖĖņŚÉļÅä Ļ▓ĮņČö X-ray ņ┤¼ņśü ņŗ£ ņĀĢĒÖĢĒĢ£ ņĖĪļ®┤ņśüņāüņØ┤ ņĢäļŗÉ Ļ▓ĮņÜ░, ļ░öļŖś ņ¦äņ×ģļČĆņ£ä ļ¦łņĘ© ņŗ£ ĻĄŁņåīļ¦łņĘ©ņĀ£ļź╝ ļ¦ÄņØ┤ ņé¼ņÜ®ĒĢĀ Ļ▓ĮņÜ░, ņĀĆĒĢŁ ņåīņŗżļ▓ĢņØä ļ░śļ│ĄņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢśļ®┤ņä£ ņŗ£ļÅä ĒܤņłśĻ░Ć ļ¦ÄņØä Ļ▓ĮņÜ░, X-ray ņ┤¼ņśü ņŗ£ņÖĆ ņŗ£ņłĀņŗ£ņØś ņ×ÉņäĖ ļČłņØ╝ņ╣ś ļō▒ņØ┤ ļśÉĒĢ£ ņśüĒ¢źņØä ņżä ņłś ņ׳ļŗżĻ│Ā ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ļ░®ļ▓ĢņØś ņןņĀÉņØĆ ĻĖ░ņĪ┤ņØś Ļ▒░ļ”¼ņśłņĖĪ ļ░®ļ▓ĢļōżĻ│╝ ļ╣äĻĄÉĒ¢łņØä ļĢī, ņ┤łņØīĒīīņŚÉ ļ╣äĒĢ┤ņä£ļŖö Ļ▓Ćņé¼ņ×ÉņØś Ļ▒░ļ”¼ ņśłņĖĪņØä ņ£äĒĢ£ ņłÖļĀ©ņØ┤ ļŹ£ ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśĻ│Ā CT, MRIņÖĆ ļ╣äĻĄÉĒĢĀ Ļ▓ĮņÜ░ļŖö ļ░®ņé¼ņäĀ Ēö╝ĒÅŁļ¤ēĻ│╝ ļ╣äņÜ®, ņ┤¼ņśüņŗ£Ļ░äņØ┤ ņĀüļŗżļŖö ņĀÉņØ┤ļŗż. ļśÉĒĢ£, ņŗ£ņłĀ ņĀäņŚÉ ļ░öļŖś ņ¦äņ×ģļČĆņ£äņŚÉ ņØĖļīĆņØś Ļ│©ĒÖö ņ£Āļ¼┤ņÖĆ Ļ░ÖņØĆ ņĀĢļ│┤ļź╝ ņ¢╗ņØä ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ļŗ©ņĀÉņØĆ XņäĀņØä ņØ┤ņÜ®ĒĢ£ ņČöĻ░ĆņĀüņØĖ Ļ▓Ćņé¼Ļ░Ć ĒĢäņÜöĒĢśļŗżļŖö Ļ▓āĻ│╝ ļ░öļŖśņØś ņéĮņ×ģļČĆņ£äĻ░Ć C7-T1 ļČĆņ£äļ│┤ļŗż ņĢäļלņŚÉņä£ ņŗ£Ē¢ēļÉĀ Ļ▓ĮņÜ░ ĻĘ╣ļÅīĻ░Ćņ¦ĆļØ╝ņØĖ(spinolaminar line)ņØ┤ ņĀĢĒÖĢĒ׳ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢä ņśłņĖĪĻ░ÆņØä ĻĄ¼ĒĢśĻĖ░ ņ¢┤ļĀżņÜĖ ņłś ņ׳ļŗżļŖö ņĀÉņØ┤ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś ņØśņØśļŖö X-rayļź╝ ņØ┤ņÜ®ĒĢ£ ņśłņĖĪĻ░Æ ņĖĪņĀĢņØä ņ▓śņØīņ£╝ļĪ£ ņåīĻ░£ĒĢśņśĆļŗżļŖö ņĀÉņØ┤Ļ│Ā ņĀ£ĒĢ£ņĀÉņØĆ ņśłņĖĪĻ░ÆņŚÉ ļīĆĒĢ£ ļ¦╣Ļ▓Ćļ▓ĢņØä ņé¼ņÜ®ĒĢśņ¦Ć ļ¬╗ĒĢ£ ņāüĒā£ņŚÉņä£ ņŗżņĖĪĻ░ÆņØä mmļŗ©ņ£äĻ╣īņ¦Ćļ¦ī Ēæ£ĻĖ░ļÉ£ ņ×Éļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ mm ļŗ©ņ£ä Ļ░ÆņØä Ļ▓░ņĀĢĒĢĀ ļĢī ņŗ£ņłĀņ×ÉņØś ĒÄĖĻ▓¼ņØ┤ ļ░£ņāØĒĢĀ ņłśļÅä ņ׳ņŚłļŗżļŖö ņĀÉĻ│╝ ņŗ£ņłĀ ņŗ£ņŚÉ ĒÖśņ×ÉĻ░Ć ĒåĄņ”ØņØä ĒśĖņåīĒĢĀ Ļ▓ĮņÜ░ ņČöĻ░ĆļĪ£ lidocaine ņØä ņ╣©ņ£żĒĢśņśĆļŖöļŹ░ ņØ┤ļĪ£ ņØĖĒĢ£ ņŗżņĖĪĻ░ÆņØś ņśżņ░©Ļ░Ć ņ”ØĻ░ĆĒĢĀ ņłś ņ׳ņŚłļŗżļŖö ņĀÉņØ┤ļŗż.
Ļ▓░ļĪĀņĀüņ£╝ļĪ£ Ļ▓ĮņČö Ļ▓Įļ¦ēņÖĖ ļ¦łņĘ©ņŗ£ Ļ▓ĮņČö ņĖĪļ®┤ X-rayņØś ĒÖ£ņÜ®ņØĆ Ēö╝ļČĆņŚÉņä£ Ļ▓Įļ¦ēņÖĖ Ļ│ĄĻ░äĻ╣īņ¦ĆņØś Ļ╣ŖņØ┤ļź╝ ņśłņĖĪĒĢśĻĖ░ ņ£äĒĢ£ ļ░®ļ▓ĢņØś ĒĢśļéśļĪ£ Ļ│ĀļĀżĒĢĀ ņłś ņ׳ļŗżĻ│Ā ņāØĻ░üļÉśĻ│Ā ņ¦äļŗ©ņØä ņ£äĒĢ£ Ļ▓ĮņČö X-ray ņ┤¼ņśüņØ┤ ĒĢäņÜöĒĢ£ Ļ▓ĮņÜ░, ņØ┤ļÅÖņŗØ Cņ×ÉĒśĢ ņśüņāüņ”ØĻ░Ģņןņ╣śņØś ņé¼ņÜ®ņØ┤ ņĀ£ĒĢ£ņĀüņØĖ Ļ▓ĮņÜ░, ņ┤łņØīĒīī ņé¼ņÜ®ņŚÉ ļīĆĒĢ£ ņłÖļĀ©ļÅäĻ░Ć ļČĆņĪ▒ĒĢ£ Ļ▓ĮņÜ░, ĻĘĖļ”¼Ļ│Ā ņŗ£ņłĀ ņĀä CTļéś MRI ņśüņāüņØ┤ ņŚåļŖö Ļ▓ĮņÜ░ņŚÉ ļÅäņøĆņØ┤ ļÉĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.









