서론
경막외 신경성형술(epidural neuroplasty)은 최초에 경막외 유착제거술 또는 경막외 유착박리술(epidural adhesiolysis)로 불리었고, 현재도 신경성형술이라는 용어와 더불어 이들 용어가 여전히 광범위하게 사용되고 있다[1]. 경막외 신경성형술은 최초에 사용된 유착제거술 또는 유착박리술이란 시술명에서 보듯 경막외 유착에 의해 발생한 척추성 통증을 경막외 유착의 제거 또는 박리를 통해 치료하는 치료법으로 Racz에 의해 처음 소개되었다[2]. 경막외 유착으로 인한 통증에 대해 일반적인 약물요법이나 운동요법은 그 효과가 미미하다. 신경근병증에서 효과가 좋은 경막외 신경블록이나 선택적 경추간공 경막외 블록 등의 적극적인 신경 치료에도 효과가 제한적인 경우가 드물지 않다. 이러한 경우에 대하여 기존의 경막외 신경블록보다 침습적이지만 수압을 이용하여 물리적으로 유착부위를 박리하고, 정확하게 유착부위에 약물을 투여하여 기존의 신경 블록의 많은 제한점을 극복한 치료가 경막외 신경성형술이다[3].
신경성형술이 소개되기 이전에 다음과 같은 사실이 알려져 있었다. 경막외 신경블록에 반응하지 않는 많은 척추성 통증 환자에 대해 경막외 내시경을 시행한 결과 통증의 원인으로 판단할 수 있는 특정 경막외 부위의 염증과 염증의 최종산물인 유착을 발견할 수 있었고, 경막외 약물 주입 시 유착부위로는 약물이 효과적으로 투여되지 않는 것이 확인되었다. 또한, 내시경을 통해 유착 부위를 물리적으로 박리하여 경막외 유착 병소로 효과적으로 약물을 주입한 경우 극적인 통증의 경감이 이루어짐도 확인되었다.
경막외 신경성형술은 경막외 유착과 관련한 내시경적 지식을 바탕으로 유착 부위에 정확하게 카테터를 거치하여 거치하고, 비교적 많은(요추의 경우 20 ml 이상의 약물이 투여) 용량의 약물(국소마취제와 생리식염수)을 투여하여 수압(hydrostatic pressure)을 이용하여 물리적으로 유착을 박리하고, 스테로이드, Hyaluronidase (H-lase) 등의 약제를 통한 화학적 유착 제거 효과를 얻는 시술이다. 경우에 따라서는 고농도 식염수를 주입하여 삼투압 효과를 이용한 경막외 공간의 물의 포획을 통해 유착박리를 극대화하고, 시술 후 재유착을 줄이고자 시도하기도 한다[4].
경막외 유착박리술은 Racz에 의해 소개된 이래 척추수술 후 통증증후군(failed back surgery syndrome, FBSS) 뿐만 아니라 경막외 유착이 원인이 되어 통증이 유발될 수 있는 여러 질환들에서 효과적인 치료 방법으로 사용되고 있다[5,6]. 즉, 추간판 탈출증, 척추수술 후 통증증후군, 외상성 추체 압박골절, 척추 전이성 암성 통증, 여러 분절의 퇴행성 관절, 감염이나 뇌막염에 의한 경막외 반흔, 편타성 손상 등 다양한 만성 요하지통의 치료에 사용된다[1-3]. 일반적으로 경막외 유착제거술은 일회적인 신경블록의 효과가 제한적인 경우 사용하는데, 그 치료 성적은 보고자 마다 많은 차이가 있다[1,5,6].
유착의 원인과 진단
척추성 통증은 추간판 탈출(herniated disc), 추간관절 비후증(facet hypertrophy), 황색인대 비후증(ligamentum flavum hypertrophy), 골극(bony spur, 골증식체), 후종인대 골화증(ossification of posterior longitudinal ligamentum, OPLL) 같은 병변에 의한 직접적인 신경구조물의 압박(mechanical compression)에 의해 발생하거나, 추간판 수핵을 대표로 하여 척추내 구조물의 내인성 또는 외인성의 다양한 염증성/통증유발성 화학 매개물질의 자극(chemical irritation)에 의해 발생할 수 있다.
급성 추간판 탈출이나 사고로 인한 신경주위 구조물의 골절 등에 의한 직접적인 신경구조물의 압박을 제외하고 퇴행성 변화와 연관된 대부분의 척추성 통증은 화학적 매개물질의 자극이 통증 유발의 중요한 원인이 된다. 실제 영상학적 소견과 증상의 불일치를 보이는 경우가 드물지 않으며, 통증의 원인으로 생각되는 물리적 압박을 수술적으로 충분히 제거하여도 통증이 해결되지 않는 경우도 드물지 않다.
추간판의 퇴행성 변화나 탈출이 척추강 내 염증의 원인인지, 선행된 염증이 추간판의 퇴행성 변화나 탈출의 원인인지 명확하지는 않다. 하지만 명확한 점은 나이, 지속적인 체중 부하, 개인마다의 유전적 취약성(genetic pre-disposition) 등의 여러 요인에 의해 퇴행성 변화가 발생하고, 퇴행성 변화로 인한 여러 척추 내 구조물(특히 추간판 변성 같은)에 의한 내인성(endogenous) 염증 반응과 혈관을 통한 외인성(exogenous) 염증 반응에 의해 신경과 그 주위 구조물에 의한 염증이 발생한다는 것이다. 특히 전측 경막외 공간(ventral epidural space)은 추간판이 인접해 있고, 혈관과 신경이 발달되어 있어 염증에 가장 취약한 공간이다. 염증이 발생하는 경우 신경과 신경주위 구조물에 발적, 충혈, 부종 등이 발생하고, 통증과 연관된 신경의 감작이 발생하여 통증이 유발되게 된다. 통증의 유발은 각종 염증매개체가 직접 신경을 자극하여 유발될 수 있고, 부어 오른 염증성 신경 구조물이 몸의 움직임에 따라 당겨지거나 눌려 발생할 수도 있다. 염증의 최종 결과는 조직의 섬유화로 초래되는 유착이다. 경막외 유착은 여러 원인에 의해 발생할 수 있으나 의인성의 심한 유착은 척추 수술과 관련하여 발생한 경막외강내 출혈이나[7], 수술로 인한 조직 손상의 치유 과정에서 발생한 경우가 가장 흔하고[8], 일반적으로는 퇴행성 변화와 연관하여 추간판 탈출이나 추간판 수핵 성분의 누출에 의해 경막외강내로 유출된 수핵 물질에 의한 섬유화 세포의 침착 및 염증성 반응의 결과로 유착이 발생한다[9,10].
유착은 유착 부위에 따라서도 그 호발 요인에 차이가 있다. 척추 수술을 한 경우 후측 경막외 공간(posterior epidural space)에 유착이 발생하는 경우가 흔하고, 전측 경막외 공간(anterior epidural space)의 경우 추간판탈출증 같은 추간판 병변에 의해 유착이 발생하는 경우가 흔하며, 외측 경막외 공간(lateral epidural space)의 경우는 외측 추간판 탈출증, 척추사이 관절의 과증식(facet overgrowth), 신경공 협착증(neuroforaminal stenosis) 등에 의해 발생하는 유착이 흔하다. 이러한 이유로 경막외 신경성형술을 통해 경막외 유착을 효과적으로 치료하기 위해서는 정확한 병소, 즉 경막외 공간의 전면, 후면, 외측의 정확한 병소에 카테터를 거치하는 것이 중요하다.
환자의 임상 증상과 징후, 그리고 병력을 통해 먼저 문제가 되는 척추 분절을 추측한 후, 검사실 소견, 방사선학적 검사, 근전도나 신경전도검사 등 여러 검사소견을 통해 정확한 병변을 확인하게 된다. 특히 경막외 섬유화, 유착을 진단함에 있어서 computed tomography (CT)나 magnetic resonance imaging (MRI)는 큰 도움이 된다. Gadolinium-diethylene-triamine pentaacetic acid (Gd-DTPA)를 이용한 조영 MRI의 경우는 FBSS의 중요한 두 요인인 경막외 섬유화와 추간판 탈출의 재발을 감별 진단함에 있어서 거의 100% 정확성을 보인다[11]. 그러나, 명확하게 경막외 섬유화를 이루지 않는 유착부위의 경우 CT나 MRI를 통해서 유착 부위를 발견하기는 어렵다. 경막외 내시경은 직접 경막외 공간에 들어가 병소의 염증, 섬유화, 유착의 상태를 육안으로 확인하기 때문에 CT나 MRI 같은 진단의 제한 없이 정확하게 병소를 찾고 진단을 할 수 있다. 또한, 경막외 내시경을 이용할 경우 직접적으로 유착박리의 정도를 실시간으로 확인하며 유착박리를 물리적으로 시행할 수 있는 장점도 있다. 하지만 경막외 내시경은 비교적 침습적이고, 복잡한 내시경 장비가 필요하며, 시술을 위해 경막외 신경성형술에 비해 많은 시간이 드는 단점이 있다. 이미 내시경적 지식이 쌓인 현재의 상태에서 경막외 조영술은 경막외 내시경에 비해 덜 침습적이고, 쉽게 시행할 수 있는 검사방법이다. 조영제를 경막외강에 주입하여 충만 결손(filling defect) 부위를 확인하는 경막외 조영술을 통해 경막외 내시경보다 비침습적으로 정확하게 경막외 유착부위를 발견할 수 있다. 또한, 최근에는 전기자극이 가능한 신경성형술 카테터가 개발되어 충만 결손 부위에 카테터 거치 시 전기 자극을 주어 기존의 통증을 재현시켜 유착부위와 통증과의 연관성을 보다 정확하게 확인할 수 있게 되었다.
경막외 신경성형술 시술 전 검사
문진과 이학적 검사, 그리고 영상의학적 검사를 통해 환자의 상태를 정확히 파악하고, 시술과 관련하여 발생할 수 있는 경막외 출혈의 가능성을 줄이기 위해 반드시 혈액응고 검사(PT, aPTT, BT, platelet count)를 시행한다. 시술과 관련하여 영향을 받을 수 있는 기저질환이 있는 경우 반드시 이를 확인하여 대비한다. 특히 간질환 환자의 경우 혈액응고 검사를 통해 반드시 출혈 경향을 확인하여야 하며, 출혈 경향이 있는 경우 이를 시정한 후 시술을 시행한다. 그리고, 시술에 의해 혈역학적 변화가 초래되므로 심혈관계 질환을 가지고 있는 경우 현재 심혈관계의 상태를 정확하게 파악하고, 시술 중이나 후에도 일정기간 동안 환자의 상태를 면밀하게 체크한다. 또한 항응고제를 복용하는 경우 반드시 약물의 반감기를 고려하여 항응고제를 사전에 중단하고 시술을 시행해야 한다. 혈액 응고 이상증, 감염, 뇌압 상승 환자, 중추신경계의 공간 점유 장해, 뇌혈관 질환에서는 경막외강 유착제거술이 금기이다[12].
술 중 환자 모니터링과 응급 장비
거의 대부분 국소마취 하에서 시술을 시행하게 되며 환자가 심하게 불안, 초조함을 나타낼 경우는 약간의 항불안제를 투여한 후 시행할 수 있다. 그러나 일부 환자에서, 특히 노인의 경우 소량의 항불안제에 의해서도 지나친 진정이나 호흡저하가 발생할 수 있고, 어떤 경우에는 오히려 심한 흥분상태(agitation)가 발생할 수도 있고, 진정이 너무 심하게 이루어지는 경우에는 시술과 연관된 합병증이 발생하는 경우 그 발견이 늦어질 수도 있어 항불안제의 사용은 가능한 추천되지 않는다. 경피적 산소포화도, 혈압, 맥박에 대한 환자 모니터링은 최소한 반드시 시행하고, 기존 심혈관계 질환자나 시술과 관련하여 심혈관계의 급격한 변화가 예상되는 환자에 대해서는 심전도 모니터링을 반드시 해야 한다. 심혈관계 허탈에 대비하여 응급소생술을 행할 수 있는 의료인력, 장비, 그리고 약제들이 구비되어야 하고, 사고로 약제가 척수강내 투여될 경우 발생할 수 있는 전척수마취에 대비한 전신마취 장비의 구비도 반드시 필요하다.
수술 후 환자의 관리
경막외 약물 투여 후 발생할 수 있는 합병증을 관찰하기 위해 30분에서 1시간 정도 활력 징후를 관찰한다. 그러나 심혈관계 합병증을 포함한 합병증이 발생할 가능성이 큰 경우에는 퇴원에 앞서 보다 장시간의 관찰을 요한다.
시술 방법
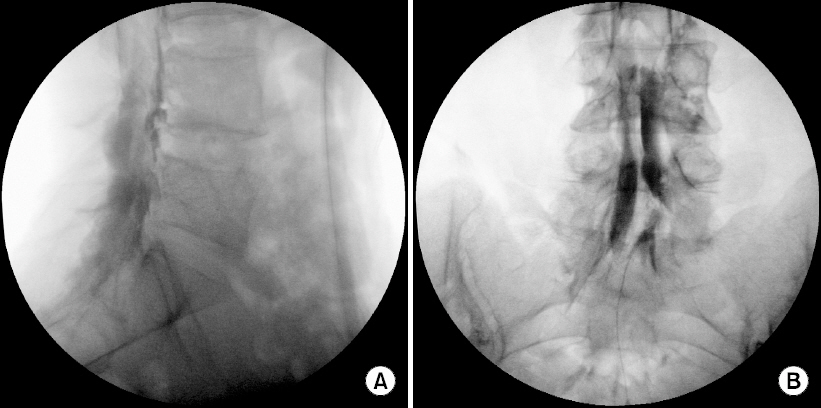
효과적인 경막외 신경성형술을 위해서는 염증과 유착이 발생한 부위에 정확하게 카테터를 거치하는 것이 가장 중요하다. 이를 위해 카테터는 Racz® 카테터나 EpiStim® 카테터가 주로 사용된다. 일반적으로 천골 열공을 통해 케뉼러를 거치하고, 케뉼러를 통해 카테터를 두경부 방향으로 진행시켜 원하는 경막외 공간의 병소에 도달하게 된다. 하지만 경우에 따라 추간공(transforamen)을 통하거나 천추공(sacral foramen)을 통해 접근할 수도 있다. 시술 전 케뉼러 삽입과 관련한 통증을 방지하기 위해 천골 열골의 안과 밖, 주위로 충분히 국소마취하고, 영상과 경막외 조영제 영상을 통해 정확히 케뉼러가 경막외 위치에 거치됐는지, 경막외 충만 결손은 어떠한지 확인한 후 카테터를 정확히 원하는 부위로 위치시킨다(Fig. 1).
Racz® 카테터를 이용할 경우에는 16 G의 R-K 케뉼러를 사용한다[13]. R-K 케뉼러는 케뉼러 부위가 꺽인 케뉼러로, 케뉼러를 통해 카테터를 진행시키면 카테터가 꺽인 케뉼러의 방향을 따라 진행한다. 하지만 진행하는 경막외 공간에 저항이 있는 경우 방향이 바뀌는 경우가 드물지 않고, 이러한 경우에는 카테터를 후퇴시켜 다시 진행시켜야 하고, 병변의 거리가 케뉼러에서 먼 경우 방향의 정확성이 떨어지는 단점이 있다.
EpiStim® 카테터는 카테터 내강에 말단이 구부러져 있는 전도성의 가이드와이어가 들어있어 카테터를 경막외 공간에서 진행시킬 때 방향을 조절할 수 있고, 전기자극을 통해 정확하게 통증 병소를 확인할 수 있다(Fig. 2). EpiStim® 카테터는 카테터가 진행하는 동안 방향의 조절이 가능하므로 경막외 공간에 저항이 있어 방향이 바뀌는 경우 카테터를 크게 후퇴하지 않고도 진행 방향을 조절할 수 있어 Racz® 카테터 보다 용이하고, 정확하다. 또한, EpiStim® 카테터의 경우 말초신경자극기(peripheral nerve stimulator)를 이용한 전기자극을 통해 통증, 이상감각, 근육 반응을 유발할 수 있는데, 이러한 반응을 통해 카테터가 거치된 부위가 통증을 유발하는 정확한 병소인지 여부를 판단할 수 있어 진단과 치료에 큰 도움을 준다.
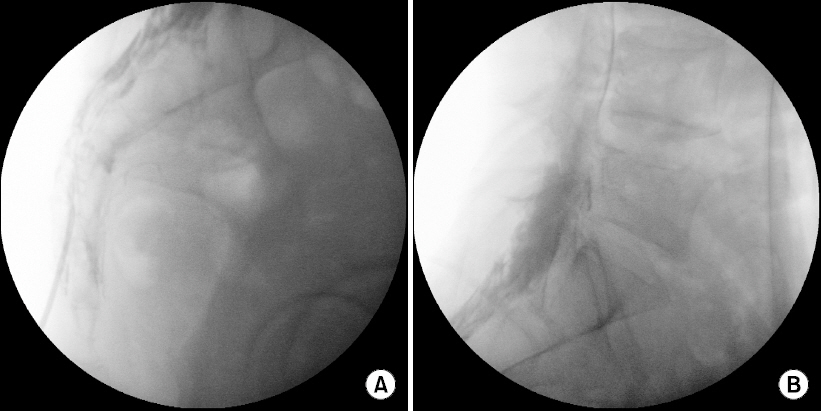
Fig. 2
The contrast dye escapes the area of pathology (A). Placement of the epidural catheter at the exact location after confirmation via stimulation reproduction using the EpiStimⓇ catheter (B).
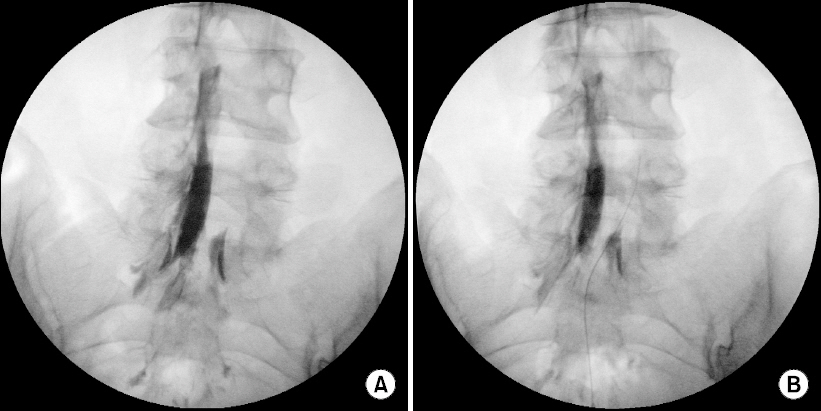
카테터를 정확히 병소에 위치시킨 후 뇌척수액이나 혈액의 유출 여부의 확인을 위해 카테터를 부드럽게 흡인하고 필요한 약물을 주입한다(Fig. 3).
경막외 신경성형술을 위한 약물의 용적
주입되는 약물의 용적에 대해 정확하게 정해진 것이 없는 상태이다. 하지만 일반적으로 요추 병변의 경우 천골 열공을 통해 병소에 거치된 카테터를 통해 20-50 ml 정도의 스테로이드, 국소마취제, 그리고 생리식염수가 혼합된 약물을 주입하는데, 충분한 물리적 박리 효과를 위해 경막외강 및 경막내강에 기계적 압력을 가하면서 약물을 투여하며, 유착 부위로의 스테로이드 확산을 극대화하기 위해 고용적 미추 경막외 주입(volumetric caudal epidural injection, VCI)을 이용할 수도 있다[6]. 천골 열공을 통해 경막외강으로 카테터를 넣고 유착이 있는 곳으로 카테터를 접근시킨 후 국소마취제, 스테로이드를 혼합한 30-40 ml를 주입하게 되면, 약 50%의 환자에서 효과가 있는 것으로 알려져 있다[6].
비교적 많은 용적의 약물이 경막외공간에 투여되는 신경성형술은 약물 주입에 따른 뇌압 상승으로 합병증이 발생할 가능성이 있으므로 뇌압의 상승을 나타내는 두통, 어지러움 등의 증상 발생을 모니터링하며 약물의 주입량이나 압력을 조절하여야 한다. 많은 용적의 경막외 약물 주입은 경막외강의 압력을 증가시켜 관류장애(perfusion dysfunction) 와 압력상해(barotrauma)를 초래할 수 있다. 하지만 Cyria는[14] 환자에서 미추 경막외강내에 50 ml 용량을 주입했음에도 불구하고 장기간의 합병증은 관찰되지 않았다고 보고하였다. 경막외강 압력의 증가는 주입 속도와도 관련이 있는데, Saberski와 Kitahata는[12] 1 ml/sec 이상의 생리식염수 주입시 경막외강내 최대압이 300 mmHg 이상으로 증가하여 두통, 목과 어깨의 강한 방사통 및 망막 박리, 심한 경우 시력 저하 등이 올 수 있으므로 주입량은 30-40 ml, 주입속도는 1 ml/sec를 추천하였다. 경막외 약물 주입에 의해 척수강내 뇌척수압도 증가하게 되는데, 요추부의 경막외강내에 카테터를 거치하고 10 ml의 국소마취제를 주입한 후 그보다 2분절 아래의 척수강내에서 뇌척수압을 관찰한 결과 혈압, 폐동맥압 및 중심정맥압의 변화 없이 1-2분 동안 대조치에 비해 뇌척수압이 12 mmHg가 증가하였다[15].
현재 국내 임상에서는 대개 20-40 ml 정도의 약물이 사용되고 있다. 경막외강의 압력 증가나 뇌척수압 증가로 인한 합병증을 막기 위해서는 가급적으로 용량과 주입 속도를 최소화하는 것이 필요하겠지만, 최적의 신경성형술 효과를 위해서는 비교적 많은 용량의 약제 사용이 필요하므로 개개인마다 약물 주입에 따른 반응을 보면서 탄력적으로 투여되는 약물의 용적이나 주입 속도를 조절하는 것이 중요하다.
경막외 신경성형술의 치료 기전과 약물 작용
약물의 효과는 크게 물리적 효과와 화학적 효과로 나눌 수 있다. 물리적 효과는 비교적 많은 용적의 약제를 경막외 공간에 투여하여 수압(hydrostatic pressure)에 의한 물리적 유착 박리를 얻는 것이다. 이를 위해서는 유착 부위로의 정확한 카테터 거치가 가장 중요하다. 정확하게 카테터가 거치되지 않는 경우 유착부위의 저항으로 인해 물리적 유착 박리를 일으킬 충분한 약물이 투여될 수 없다.
화학적 효과는 약물 투여에 의한 세척효과(wash-out effect)와 투여되는 각 약물 자체에 의한 약리학적 효과로 나눌 수 있다. 세척효과는 투여되는 수액의 약물에 의해 경막외 공간에 축적된 phospholipase A2, lactic acid, 각종 cytokine 등 다양한 종류의 내인성, 외인성 염증/통증 유발물질들이 병소에서 씻겨 나가는 효과이다[16,17].
투여되는 약물 자체에 의한 약리학적 효과는 다음과 같다. 스테로이드는 스테로이드의 소염작용에 의해 효과를 나타내게 되며 국소마취제와 함께 주입하는 경우 증상을 보다 개선시키고 회복 속도를 빠르게 한다[18]. 국소마취제는 감작된 신경을 안정화하고, 교감신경의 흥분을 감소시켜준다. 스테로이드와 함께 사용할 경우 스테로이드의 경막외 확산을 증대시키고, 고유의 항염증 작용도 가지고 있다[19]. 고장성 식염수는 신경활동성(neural activity)을 줄여주고, 동시에 신경근의 반투과성막을 통해 고장성 효과(hyperosmolar effect)를 발현하여 진통 효과를 지닌다. 고장성 식염수에 의한 효과는 tonicity 자체에 기인하는 것으로 알려져 있고[20], 진통 효과와 고장성 식염수의 농도와는 밀접한 상관 관계가 있고, γ-aminobutyric acid (GABA)의 유리와 세포 외 칼륨농도의 변화를 변화시키며[21], 경막외강으로의 투여시 세포외로 부종액을 이동시켜 세포 부종을 감소시키고, 동물실험에서 정상 신경 후근에 국소마취제와 유사한 효과[22]를 나타낸다고 보고되고 있다. 경막외 유착 제거술에 사용되는 고장성 식염수는 8%-10% 정도의 농도가 사용된다. 8%나 10% 농도 모두 부작용 발현의 빈도에 차이가 없이 진통 효과가 유사하게 관찰되었다[23]. 하지만 고장성 식염수의 사용은 주입 시 심한 통증을 유발하고, 노인 환자에서 소변 배설의 장애가 발생하는 경우가 드물지 않아 그 사용에 있어서 주의를 요한다. H-lase는 연골이나 수핵 등의 hyaluronic acid와 다른 결체조직의 mucopolysaccharide의 glycosaminic bond를 가수분해 하는데 이 효과에 의해 유착박리와 반흔 조직 내로의 약물 투과를 증가시키고, 부종을 감소시킬 수 있다. H-lase의 사용으로 치료에 대한 반응이 높은 것으로 알려져 있고, Racz 등은 hyaluronidase의 사용으로 유착제거술의 실패율을 18%에서 6%로 낮아졌다고 보고하였다[1,24].
경막외 신경성형술의 치료 효과
경막외 성형술의 치료 성적은 보고자 마다 어느 정도 차이가 있으나[1,3-6], 대부분의 무작위 비교연구들(randomized controlled trials)의 결과는 긍정적인 효과를 보고하고 있다. Gerdesmeyer 등의[25] 만성 하지 방사통 환자 381명을 대상으로 한 연구에서 경막외 신경성형술을 시행한 군이 피하조직에 카테터를 삽입하고 생리식염수를 주사한 대조군에 비해 3개월, 6개월, 1년 추적 관찰한 모든 기간에서 통계적으로 유의한 통증 호전을 보였다. Manchikanti 등은[26] 75명의 만성 요통 환자를 대상으로 시행한 연구에서, 생리식염수나 고장성 식염수를 이용해 경막외 신경성형술을 시행한 군이 미추 경막외 카테터만 삽입하고 경막외 신경성형술을 시행하지 않은 군보다 시술 후 1년 추적관찰에서 통증 호전을 보였다고 보고하였다. 경추 추간판 탈출증 환자들을 대상으로도 한 여러 연구에서도 요추와 마찬가지로 경막외 신경성형술이 신경성형술을 하지 않은 경우에 비해 보다 큰 효과를 보고하였다[27-29].
경막외 신경성형술을 다른 치료법과 비교한 연구에서도 경막외 신경성형술이 보다 우수한 치료효과를 보였다는 여러 보고가 있다. 경막외 신경성형술과 물리치료의 효과를 비교한 연구에서 경막외 신경성형술을 받은 환자가 물리치료를 받은 환자에 비해 통증이 통계적으로 보다 유의하게 감소하였고[30], 추간판 탈출증 환자들과 척수수술 후 요통증후군 환자들에서 경추간공 경막외 스테로이드 주입법과 경막외 신경성형술을 비교한 결과 경막외 유착제거술이 더 효과적이라는 보고들이 있었다[31,32]. 척추 협착증 환자들과 척수수술후 요통증후군 환자들에서 미추 신경차단술과 경막외 신경성형술을 비교한 연구에 따르면, 두 환자군 모두에서 경막외 신경성형술이 우수한 치료효과를 보였다[33,34].
프로토콜에 따른 차이에 대한 연구들도 진행되었는데, 경막외 신경성형술 시행한 300명의 만성 요하지통 환자를 대상으로 3개월 후의 효과를 본 후향적 연구에서는 1-day protocol 군의 경우 33%, 2-day protocol군의 경우 41%에서 50%이상의 통증감소를 보여 차이를 보였으나, 일부 다른 논문들에서는 큰 차이를 보이지 않았다[35]. 각각의 프로토콜에 따른 큰 효과 차이는 아직 밝혀지지 않았지만, 치료 기간의 차이가 커진다면 치료 기간에 따른 치료 효과 또한 달라질 가능성이 클 것이므로 이에 대한 보다 체계적인 연구가 필요할 것으로 생각된다.
경막외 유착제거술에 사용되는 고장성 식염수의 효과에 대한 연구도 진행되었다. Heavner 등의[24] 연구에 따르면 83명의 요하지통과 방사통을 호소하는 환자를 대상으로 시행한 경막외 유착제거술에 사용한 약물을 각각 고장성 식염수와 hyaluronidase, 고장성 식염수, 생리식염수, 생리식염수와 hyaluronidase 4군으로 나누어 치료효과를 비교하였다. 그 결과, 각 군간의 차이는 없었고, 단지 고장성 식염수군에서 생리식염수군보다 시술 후 추가 치료 빈도만 적었다고 보고하였다. 하지만 고장성 식염수의 사용은 부작용을 야기할 수 있어 그 사용에 있어서 주의를 요하고, 생리식염수와 비교했을 때 치료효과는 차이가 크지 않을 것으로 생각된다.
경막외 신경성형술과 약제에 의한 부작용과 합병증
경막외 유착제거술의 부작용으로는 시술 시 통증과 이상감각, 시술 중 또는 시술 후 두통, 통증의 악화 등이 있고, 합병증으로는 피하 감염, 경막외강 감염, 경막외 농양, 경막외 혈종, 지주막염, 뇌막염, 감각이상 및 마비, 신경근 파열, 경막천자와 천자 후 두통 등이 있다[5,42]. 과도하게 생리식염수가 주입되면 심한 경우 두개강내 출혈이나 망막출혈까지 발생할 수 있다. 경막외강 내시경술의 경우에는 내시경을 이용한 박리 시 신경근의 파열(nerve root rupture or avulsion)도 발생할 가능성이 있다.
감염에 의한 경막외 농양은 드물지만 지속적인 신경학적 결손뿐만 아니라 환자에게 치명적일 수 있는 매우 위중한 합병증이다. 경막외 농양이 발생하는 경우 요통, 열, 한증, 다양한 신경학적 증상 등의 증상과 징후가 발생하고, 백혈구 수치나 적혈구 침강계수(ESR), C-reactive protein (CRP) 등이 증가한다. 그러나 이들은 비특이적이며 많은 여러 수술 후에도 흔하므로 정확한 판단을 위해서는 MRI가 진단에 필수적이다.
경막외 농양이 발생한 환자의 예후는 진단시점에서 신경학적 결손의 정도와 처음 진단까지 걸리는 시간에 따라 결정된다[43]. 경추나 흉추에 농양이 존재하거나 하지의 운동 결손이나 완전 마비, 14,000 cells/μl 이상의 백혈구 수치가 증가하였을 때 예후가 좋지 않았다는 보고도 있다[44].
경막외 농양의 위험이 높은 환자 군으로는 당뇨병이 가장 흔하고 장기간의 스테로이드 사용 환자나 암, 만성신부전 환자 등이 있다. 만성 통증 환자의 경우 대부분이 고령이고 고혈압이나 당뇨 같은 기저 질환을 갖는 경우가 흔하므로 시술 시 충분한 설명과 동의를 구해야 하며, 시술을 할 때 조심스럽고 신중하게 시술을 시행한다.
스테로이드의 사용은 당 조절에 장애를 일으킬 수 있다. 따라서, 당뇨 환자에서는 스테로이드 사용 후 혈당의 체크와 조절에 각별히 신경을 써야 한다. 또한 척수강내로 스테로이드가 주입된 경우 보존제로 사용되는 polyethylene glycol (PEG)에 의하여 지주막염 등이 초래될 수 있으므로 항상 약물의 주입 전에 부드럽게 흡인하여 척수강내로 약물이 주입되지 않게 주의해야 한다.
우리가 흔히 임상에서 경막외강에 주입하는 국소마취제 농도는 큰 문제가 발생할 가능성이 극히 적으나[45], 농도에 비례하여 비가역적인 신경손상을 초래할 수 있다. Lidocaine의 경우 1% 농도부터 농도에 비례하여 비가역적인 신경손상을 초래하며[46], 특히 5% 이상의 lidocaine이 척수강내로 주입되는 경우 뚜렷한 신경증상을 보인다[47].
척수강내 국소마취제가 주입되는 경우 예기치 못한 지각신경, 자율신경 및 운동신경의 마비를 초래해 심혈관계 허탈, 호흡정지, 의식소실 등의 심각한 합병증이 발생할 수 있다. 이 때 주의해야 할 것은 경막외 유착제거술을 시행하는 경우 대부분 저농도의 국소마취제를 사용하기 때문에 증상의 발현 시간이 지연되어 나타날 수 있으므로 척수강내 주입이 의심되는 경우는 반드시 주의 깊은 집중관찰(close observation)이 필요하다.
H-lase는 유착박리와 반흔 조직 내로의 약물 투과를 증가시키고, 부종을 감소시키는데 사용되는 약물이다. H-lase의 부작용에 대한 보고는 거의 없지만, 드물게 환자에게 알러지 반응을 일으킬 수 있으므로 사용에 주의를 요한다[48].
고장성 식염수의 주입은 상당한 통증을 유발하므로 먼저 국소마취제가 포함된 약제를 경막외로 주사한 후 이루어지게 된다. 경막외강으로 고장성 식염수를 주입할 때 발생할 수 있는 합병증으로는 약물의 주입속도가 빠른 경우 뇌척수액 압력의 급격한 증가에 의해 대뇌 출혈, 시력장애 두통 또는 척추 혈행의 장애 등이 올 수 있다. 척수강내 투여에 따른 합병증으로는 심한 통증, 연관된 신경분절의 근육경련, 부분적 마비, 감각이상, 반신불수, 괄약근 조절능력의 상실 등이 발생할 수 있다[3].
조영제에 의한 부작용으로는 조영제 자체에 의한 anaphylactic shock 같은 급성반응이나 척수강내 주입에 따른 근육 강직과 뇌막염, 지주막염 같은 합병증이 발생할 가능성이 있으나 최근 조영제의 발달로 이러한 합병증의 발생빈도는 거의 없다.
경막외 신경성형술의 시술 빈도
대부분의 환자는 충분한 기간의 안정적인 진통을 얻기 위해서는 수 차례의 경막외 신경성형술이 필요하다. Manchikanti 등은[49] 미추 경막외 신경블록이나 경추간공 경막외 신경블록에 반응하지 않는 중등도나 심한 척추관협착증 환자에서 경막외 신경성형술을 통해 50% 이상의 안정적인 통증의 완화를 평균 10.7주 정도 얻었다고 보고하였고, 안정적인 진통 상태를 얻기 위해 4-6주 간격으로 신경성형술을 시행하고, 이 후 안정된 상태에서는 2-3개월 간격으로 증상에 따라 시술을 반복해서 할 것을 권유하였다[35,50].
American Society of Interventional Pain Physicians (ASIPP)에서는 3-day protocol의 경우는 일년에 2차례, 1-day protocol의 경우는 1년에 4차례 정도 시술의 횟수의 제한을 권고하였다[51]. 하지만 이러한 권고는 1회에 트리암시놀론 80 mg의 고용량 스테로이드 사용을 전제로 하기 때문에 보다 적은 용량의 스테로이드가 사용되는 국내의 현실하고는 맞지 않을 것 같다. 또한 ASIPP의 가이드라인은 스테로이드 사용량에 따른 1년 횟수의 근거가 빈약하며, 스테로이드 사용량이 적고 다양한 기간을 두고 장기간 경막외 신경성형술을 비교한 연구는 전무한 상태이다. 스테로이드 투여에 대한 전신적 부작용에 대한 연구를 통해 과학적인 결론이 나오기 전까지는 환자의 증상을 추적관찰하고 정확하게 평가하여, 각 환자의 임상적 상황에 탄력적으로 운용하는 것이 필요할 것으로 생각된다.
결론
결론적으로 경막외 유착제거술(신경성형술)은 신경블록을 포함한 다양한 치료에 저항하는 만성 요하지통에서 사용할 수 있는 효과적인 치료의 하나로 경막외 조영술을 통해 조영제의 충만 결손이 있는 부위를 찾아 결손 부위에 정확하게 카테터를 거치하여 다양한 기전을 가진 약제가 포함된 충분한 용적의 약물을 주입하여 물리적인 유착 박리와 화학적인 유착 박리 효과를 얻는 시술이다. 유착부위에 정확하게 카테터를 거치하고, 척수강내 약물의 투여, 출혈, 그리고 감염과 같은 중요한 합병증 없이 안전하게 시술한다면 경막외 유착제거술은 많은 척추인성 통증(spine origin pain)의 조절에 있어 효과적인 치료 모델의 하나가 될 것이다.